Menu principal
- Accueil
- Le chirurgien
- Consultation
- Pathologies
- Vidéos
- Album photos
- FMC
- Questions internat
- Questions Résidanat
- Quoi de neuf ?
- Livres
- -- En cours de construction --
Normalement, le contenu gastrique, acide ne remonte pas dans l'œsophage. Quand cela se produit, on parle de reflux gastro-œsophagien (RGO).
La cause est soit une béance cardiale soit une hernie hiatale (migration de l'estomac dans le thorax à travers le hiatus œsophagien du diaphragme, hernie par glissement).
La conséquence est une œsophagite (irritation de l'œsophage) responsable d’une sensation de brûlure ascendante derrière le sternum, et qui peut même aller jusqu'à la cancérisation du bas de l'œsophage.
Il n'existe pas à proprement parler de traitement médical du reflux, mais on peut en limiter les conséquences
Le RGO physiologique existe chez tous les sujets.
Le RGO pathologique est caractérisé par des symptômes et/ou des lésions d’œsophagite. Il est anormalement fréquent et/ou prolongé. Il résulte d’une anomalie de la motricité œsophagienne.
Le reflux gastro-œsophagien atteint 10 à 20% de la population, généralement asymptomatique, mais peut avoir de redoutables complications.
Un traitement médical bien suivi est efficace dans 75 à 90 % des cas
Le traitement chirurgical a pour objectif de reconstituer une barrière anti-reflux.
C'est le seul traitement susceptible d'agir sur l'histoire naturelle du RGO.
Il a bénéficié, ces dernières années, d'un regain d'intérêt avec le développement de l'abord laparoscopique.
Sur le plan anatomique et physiologique, la barrière antireflux est située à la jonction œsogastrique et se compose de :
Sphincter inférieur de l’œsophage (SIO) : C’est un sphincter physiologique non palpable (Détecté par la manométrie), Il s’agit d’une zone de haute pression entre l’estomac et l’œsophage, avec un tonus de base au repos et un relâchement à la déglutition.
Facteurs anatomiques
Des moyens de fixité :
- L’angle de His (valvule de Gubaroff) ;
- L’anneau diaphragmatique avec les piliers ;
- Le ligament gastro-phrénique ;
- La pars condensa du petit épiploon.
La position intra-abdominale du SIO.
Facteurs favorisants le RGO
La physiopathologie du RGO est multifactorielle mais fait intervenir principalement une défaillance du SIO.
La hernie hiatale (HH) n’est ni nécessaire ni suffisante, un RGO pouvant exister sans HH et une HH sans RGO.
Le mécanisme le plus fréquent du RGO est un nombre excessif de relaxations transitoires du SIO qui se produisent en dehors des déglutitions.
Les formes les plus sévères du RGO sont associées à une pression de base du SIO effondrée.
Symptomatologie
Le pyrosis et les régurgitations acides sont quasi pathognomoniques de RGO.
Le caractère postural et/ou postprandial est très évocateur.
Les brûlures épigastriques sans trajet ascendant
Les accès de toux ou dyspnée asthmatiforme (nocturnes)
Des symptômes pharyngés ou laryngés (enrouement, dysesthésies bucco-pharyngées)
Parfois des douleurs simulant un angor.
Ces symptômes peuvent êtres isolées ou associées
Examens complémentaires
Permet d’affirme le diagnostic si œsophagite lorsqu’il existe des pertes de substance à type d’érosions ou d’ulcérations
Peut-être normale dans environ 50 % des RGO symptomatiques.
- Un effondrement de la pression du SIO,
- Des anomalies motrices associées au RGO.
Montre si le cardia est abaissable ou non (brachyœsophage)
Évolution
Dans l’immense majorité des cas, le RGO est une affection sans gravité et qui le reste au cours de son évolution.
Les œsophagites sévères se caractérisent par :
Des ulcérations superficielles étendues, confluentes, circonférentielles
L’ulcère de l’œsophage ( Ulcère de Barrett)
L’endobrachy-œsophage (EBO, 5 à 10 %)
La sténose œsophagienne (1 %)
Les complications
La cancérisation, en particulier de l’EBO
L’hémorragie ou la perforation en cas d’ulcères profonds
L’anémie
Ces complications peuvent être révélatrices du RGO.
Endobrachyoesophage(A différencier du brachyoesophage) : Se voit dans 5 à 10 % des RGO. L’EBO ou œsophage de Barrett est défini par le remplacement de l’épithélium malpighien du bas œsophage par un épithélium métaplasique cylindrique de type gastrique, ou intestinal.
L’EBO n’a pas de symptôme spécifique.
L’évolution se fait généralement vers la dysplasie, avec un risque de dégénérescence en adénocarcinome du cardia ou du bas œsophage.
Traitement
Objectifs du traitement
- Soulagement des symptômes et retour à une qualité de vie normale,
- Cicatrisation des lésions,
- Prévention des récidives.
Moyens :
- Traitement médical
- Traitement chirurgical
- Traitement instrumental (dilatation endoscopique)
Traitement médical
Réduction pondérale, arrêt du tabac et de l’alcool,
Éviter aliments favorisant RGO,
Surélévation de la tête du lit (RGO nocturne).
Antiacides,
Anti sécrétoires (anti-H2 : cimétidine, ranitidine) et (IPP : oméprazole, pantoprazole, lansoprazole…)
Protecteur de la muqueuse (alginates, Gaviscon®)
Prokinétiques (métoclopramide et surtout domperidone)
Ces produits peuvent être utilisés seuls ou en association, à la demande ou au long cours
Traitement chirurgical
Il s’agit de renforcer la barrière antireflux en replaçant le SIO dans l'abdomen et en créant des dispositifs antireflux.
- Replacement du cardia dans l'abdomen (réduction d’une HH)
- Réfection de l'angle de His.
- Rapprochement des piliers du diaphragme.
- Confection d'une valve antireflux.
- Fixation du montage dans l'abdomen.
La technique de Nissen : valve complète sur 36O°
La technique de Toupet : hémivalve postérieure de 180° à 270.
Ces opérations étaient habituellement effectuées en chirurgie ouverte, mais actuellement la voie d’abord de référence est la laparoscopie qui améliore de manière significative les suites opératoires.
Fundoplicature gastrique : manchonnage œsophage abdominal par fundus gastrique
Intervention de Nissen : fundoplicature circulaire totale après section des vaisseaux courts (valve de 360° confectionnée aux dépens de la face postérieure de la grosse tubérosité).
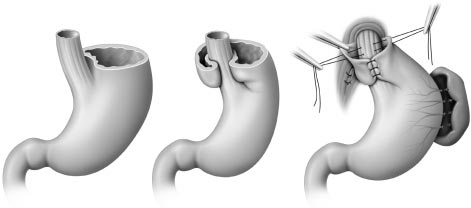
Technique de Nissen par voie ouverte
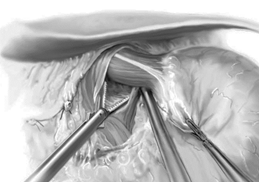
Technique de Nissen cœlioscopique
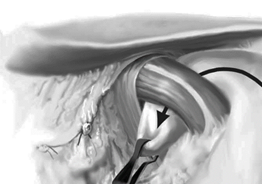
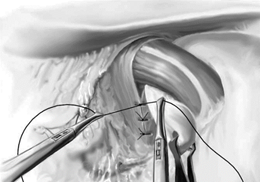

Technique de fundoplicature selon Nissen
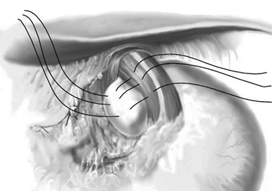
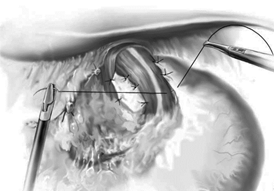
Technique de fundoplicature selon Nissen
Les indications dépendent de l’histoire de la maladie, de la durée d’évolution, de la réponse au traitement médical et de la présence ou non de complications.
Le recours à la chirurgie se fait surtout en cas de :
– Mauvaise observance du traitement,
– Désir de chirurgie alors que le traitement médical est efficace,
– RGO compliqué : œsophagite grade 3 ou 4,
– Symptômes atypiques ou RGO invalidant,
– Récidive précoce dès l’arrêt d’un traitement aux IPP ≥ 6mois,
– EBO non stabilisé par le traitement médical.
Cas particuliers
IPP + dilatations endoscopiques.
En cas d’échec, recours à la chirurgie (système antireflux +/- dilatation peropératoire).
- de récidive après chirurgie
- de brachy-oesophage : Cardia attiré dans le médiastin et non abaissable (Procédé de collis-Nissen)
- De RGO sur moignon de gastrectomie
Conclusion
L’indication opératoire doit être posée de façon rationnelle. Les fundoplicatures par voie laparoscopique constituent actuellement le gold standard de la chirurgie du RGO. :
- satisfaisants dans 90 % des cas
- Le taux de récidives est de l’ordre de 5 à 10 %,
- Les complications sont rares : Dysphagie,
Gaz bloat syndrome,
Migration du montage
Les opérations plus complexes, résection œsophagienne ou DDT, sont à l’origine d’une morbidité plus importante, voire d’une mortalité opératoire, et de troubles fonctionnels séquellaires d’où l’intérêt d’une mise en œuvre d’un traitement adapté, avant la survenue de complications.